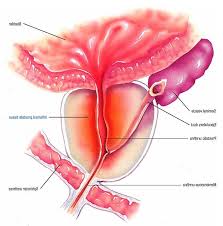
 Classificazione delle prostatiti:
Classificazione delle prostatiti:
Tipo I: Prostatite batterica acuta
Tipo II: Prostatite batterica cronica
Tipo III: S.dolore pelvico cronico (abatterica, infezione non dimostrabile)
IIIa: infiammatoria :leucociti su sperma, EPS (carica microbica su secreto prostatico) o urine dopo massaggio>
IIIb: non infiammatoria
Tipo IV: Prostatite asintomatica: reperto occasionale su biopsia
La prostatite acuta batterica è caratterizzata da brividi, iperpiressia, pollachiuria e urgenza minzionale, dolore perineale e lombare, sintomi di vario grado di ostruzione urinaria, disuria o bruciore alla minzione, nicturia, talvolta macroematuria e spesso artralgia e mialgia. La prostata è dolorante, tumefatta e indurita focalmente o diffusamente, ed è solitamente calda se palpata delicatamente nel retto. Gli esami di laboratorio di conferma comprendono piuria all’esame chimico delle urine, urinocoltura positiva e talvolta emocoltura positive. La coltura delle secrezioni prostatiche evidenzia solitamente grandi quantità di batteri patogeni (più comunemente batteri enterici, gram -). Tuttavia, per il rischio di batteriemia, una prostata infiammata in fase acuta non dovrebbe essere massaggiata fino a che non siano stati raggiunti adeguati livelli ematici di un antibiotico appropriato. Poiché solitamente la cistite acuta accompagna immediatamente la prostatite acuta, il batterio patogeno spesso può essere identificato tramite coltura dell’urina raccolta con la minzione.
La terapia comprende misure di supporto quali riposo a letto, analgesici, emollienti delle feci e idratazione. La terapia iniziale con fluorochinolonici due volte al dì è di solito efficace e può essere somministrata fino a che non siano noti i risultati colturali e l’antibiogramma. Se vi è una risposta clinica soddisfacente, il trattamento viene continuato per circa 30 gg per prevenire lo sviluppo di una prostatite batterica cronica. Se si sospetta una sepsi, dovrebbero essere somministrati EV antibiotici ad ampio spettro che coprano batteri gram - e gram + (p. es., una combinazione di ampicillina e gentamicina) fino a quando non siano noti i risultati dell’antibiogramma. Se la risposta clinica è adeguata, il paziente continua la terapia EV finché diventa afebbrile per 24-48 h e in seguito viene convertito alla terapia orale. In caso di ritenzione urinaria acuta è preferibile l’attuazione di una cistostomia sovrapubica per drenare la vescica anziché il posizionamento di un catetere uretrale (per il pericolo di batteriemia). Raramente, si sviluppa un ascesso prostatico che di solito si deve trattare per via chirurgica.
La prostatite batterica cronica ha una sintomatologia variabile, ma la caratteristica sono le IVU recidivanti dovute allo stesso germe patogeno delle secrezioni prostatiche. Alcuni pazienti sono asintomatici tranne che per la batteriuria, che recidiva tra un ciclo e l’altro di antibiotici. La maggior parte dei pazienti, comunque, ha dolore perineale e lombare, pollachiuria, urgenza minzionale e stranguria. Il coinvolgimento del contenuto scrotale provoca un intenso fastidio localizzato, tumefazione, eritema e grave dolorabilità alla palpazione Alla palpazione rettale, la prostata può essere moderatamente dolente e irregolarmente indurita o molliccia, ma questi non sono reperti specifici. Le secrezioni possono essere abbondanti. Possono essere identificati numerosi GB, spesso in ampie aggregazioni e macrofagi carichi di lipidi (corpi grassi ovali), ma il numero di GB non permette di differenziare la prostatite batterica da quella non batterica.
I batteri gram - sono la causa più comune, ma anche gli enterococci e le chlamidie sono stati associati a infezione cronica. La terapia orale con fluorochinolonici è più efficace del trimethoprim-sulfametossazolo ed è di solito somministrata bid per 4-12 sett. La prostatite batterica cronica spesso recidiva e generalmente è trattata con un secondo ciclo di antibiotici. Un fluorochinolonico costituisce la terapia di scelta. La durata del trattamento deve essere di almeno trenta giorni. In presenza di Clamydia trachomatis la Azitromicina 500mg/die x 3 die/settx3 ha mostrato la miglior risposta terapeutica
La prostatite non batterica cronica è perfino più frequente della prostatite batterica. La causa è sconosciuta. I sintomi simulano quelli della prostatite batterica cronica; i GB e i corpi grassi ovali sono solitamente aumentati nelle secrezioni batteriche. Tuttavia, una storia di IVU è rara. Si richiedono colture di localizzazione nel tratto inferiore della via urinaria di secrezioni uretrali, vescicali e prostatiche per la diagnosi per escludere un batterio patogeno.
Semicupi caldi, farmaci anticolinergici e massaggio prostatico periodico forniscono un qualche sollievo (specialmente nella prostatite congestizia). Gli antibiotici non risolvono la sintomatologia, ma i FANS possono essere utili.
La prostatodinia è una condizione di natura non infettiva, né infiammatoria di uomini giovani. I sintomi mimano quelli della prostatite. Di solito, non sono presenti segni di infezione o infiammazione all’esame delle urine o delle secrezioni prostatiche. La terapia è empirica e palliativa. L’utilizzo di farmaci alfa litici sono spesso risolutivi della sintomatologia, in altri casi è necessario ricorrere a benzodiazepine che sembrano agire mediante meccanismo miorilassante a carico del pavimento pelvico.
Nella sindrome del dolore pelvico il Rofecoxib 50 mg/die x6sett. Ha dato risultati nel 79% dei casi (Nickel, Pontari et al, 2003)
La Mepatricina 40 mg/die x60 gg ha dato una significativa riduzione dello score sintomatologico rispetto al placebo (De Rose et al,2004)
Il Saw palmetto come altri fitoterapici è stato proposto (quercitina,polline) (Kaplan et al, 2004)
L’Allopurinolo: utilizzato con il razionale della teoria eziologica dell’alta concentrazione di purine e pirimidine nelle secrezioni prostatiche da flogosi da reflusso urinoso nei dotti prostatici, senza risultati significativi
L’elettrostimolazione e l’agopuntura hanno dato incoraggianti risultati ancora non statisticamente significativi.
Alcuni cibi o bevande come il peperoncino o il vino,anche se ricco di flavonoidi con azione antiossidante, possono causare congestione venosa periprostatica quindi da evitare in queste sindromi.
La vesciculite seminale (infiammazione delle vescicole seminali) può causare dolore ed emospermia. Quest’infezione, poco comune, è impossibile da diagnosticare con le tecniche colturali. Raramente l’ecografia transrettale consente l’aspirazione, che conferma le vescicole seminali quali fonte dell’emospermia. La terapia è palliativa.
ESAMI DA FARE
TEST DI MEARES STAMEY: prevede la conta batterica differenziata del primo mitto quindi del secondo quindi dopo massaggio prostatico del secreto prostatico e per ultimo delle urine dopo massaggio prostatico. Ci permette di differenziare una forma batterica prostatica da una cistite, o da una prostatite abatterica.
La prostatite cronica è una patologia urologica di frequente riscontro, la cui sintomatologia ha un notevole impatto sulle condizioni di vita dei pazienti. La diagnosi di tale patologia è spesso complessa e la terapia a volte non risolutiva.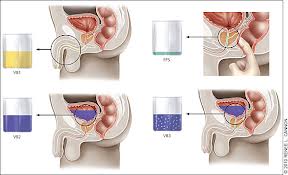
Gli agenti patogeni di infezione svolgono un ruolo importante nella eziologia delle prostatiti croniche: i microrganismi più frequentemente isolati sono quelli implicati nelle infezioni delle vie urinarie i cosiddetti “ batteri uropatogeni” (Escherichia coli altri enterobatteri, Enterococcus faecalis). Altri microrganismi coinvolti sono quelli in causa nelle infezioni genitali compresi i micoplasmi urogenitali e la Chlamydia trachomatis. Lieviti del genere Candida e protozoi (Trichomonas vaginalis) sono di raro riscontro mentre il ruolo patogeno di altri microrganismi quali gli stafilococchi coagulasi negativi, i corinebatteri, i batteri anaerobi e i virus (HPV, virus erpetici) rimane ancora controverso. Spesso gli stessi microrganismi isolati nei pazienti con prostatite cronica si possono isolare dal tratto urogenitale della partner.
Attualmente il test diagnostico che rappresenta il ” gold standard “ per la diagnosi di prostatite cronica è il test di Mears e Stamey che prevede la raccolta del secreto prostatico (EPS) e la raccolta frazionata di campioni di urina (VB1, VB2 e VB3) prima e dopo massaggio prostatico. La coltura del liquido seminale può essere affiancata come test accessorio: la positività del liquido seminale è infatti poco attendibile da sola e deve essere valutata insieme ai risultati degli altri campioni biologici raccolti dopo massaggio prostatico (EPS, VB3). La positività dell’ esame colturale del secreto uretrale fornisce indicazioni sulla colonizzazione dell’uretra da parte di microrganismi che possono risalire e localizzarsi a livello della prostata con meccanismo ascendente.
La fase preanalitica che consiste nel prelievo, conservazione e invio del campione al Laboratorio è particolarmente critica e se non eseguita scrupolosamente può dare luogo a risultati non corretti (falsi positivi o falsi negativi). La fase analitica consiste nella processazione dei campioni biologici con idonee metodiche colturali , microscopiche, immunologiche e di biologia molecolare.
La valutazione microscopica o con metodiche alternative (esterasi leucocitaria) della presenza dei leucociti in EPS, VB3 e liquido seminale è fondamentale per la classificazione delle prostatiti croniche in “infiammatorie” e “non infiammatorie”: tuttavia, non sempre si verifica la correlazione tra presenza di leucociti ed isolamento di agenti eziologici di infezione. L’ esecuzione dei test di sensibilità in vitro fornisce al clinico risultati utili per instaurare una terapia antibiotica mirata che deve tenere conto anche delle caratteristiche farmacocinetiche e della scarsa capacità di penetrazione nel tessuto prostatico di molti antibiotici.
Fondamentale per l’ attribuzione di un ruolo patogeno ai microrganismi isolati è la valutazione della carica microbica rilevata nei diversi campioni biologici: la positività colturale può essere considerata indicativa per la diagnosi di prostatite batterica solo se la carica microbica nel secreto prostatico (EPS) o nel campione di urine dopo massaggio prostatico (VB3) o nel liquido seminale, è superiore di almeno un logaritmo alla carica presente nelle urine raccolte con il primo mitto (VB1) o con il mitto intermedio (VB2).
CITOLOGIA SU EPS: >10 leuc/HPF è identificativo di flogosi, se non ci sono germi è una prostatite abatterica.
TAMPONE URETRALE: per porre diagnosi differenziale con l’uretrite
